"Los problemas filosóficos aparecen cuando el lenguaje se marcha de vacaciones" Ludwig Wittgenstein
FENÓMENO VS SÍNTOMA VS SIGNO
La tradición médica epistemológicamente más ingenua mantiene la distinción clásica entre fenomenología, sintomatología y semiología.
La fenomenología médica sería la ciencia que estudia las manifestaciones tanto subjetivas como objetivas de las enfermedades. El fenómeno, de esta manera, haría referencia al suceso en un órgano o función que se hace manifiesto a los sentidos. De esta forma, en muchas ocasiones se utiliza como sinónimo de síntoma, signo, reflejo, efecto o reacción. E.g. fenómeno de abstinencia; _ de Argyll Robertson; _ de Babinsky; _ del déjà vu; _ de Liepmann; _ R sobre T; _ de Raynaud; _ de risa y llanto patológicos.
La sintomatología sería la ciencia que estudia las manifestaciones subjetivas de las enfermedades o síntomas, y la semiología o semiótica la ciencia que estudia las manifestaciones objetivas de las enfermedades o signos. Algunos autores utilizan síntoma y signo como sinónimos; otros distinguen entre síntomas subjetivos y objetivos; por último, algunos autores hablan de signos subjetivos y signos objetivos. En la actualidad se ha extendido el uso impropio de sintomatología en el sentido de "síntomas", "signos", "manifestaciones/fenómenos", "conjuntos de síntomas" o "cuadro clínico".
El callejón sin salida de las clasificaciones modernas en psiquiatría, debido al uso de síntomas o de criterios operativos para establecer categorías válidas (además de fiables), han renovado el interés por el fenómeno y su valor heurístco, retomando la distinción entre estos conceptos.
Síntoma (incluye el concepto de Signo)
Son aspectos generales de la experiencia y/o la conducta, médicamente relevantes, que se pueden identificar con fiabilidad (reliability). Es decir, se pueden identificar de manera consistente en dos momentos temporales sucesivos (i.e. fiabilidad test-retest), y en un mismo momento por dos observadores distintos (i.e. fiabilidad inter-observadores o inter-jueces). Son aptos para la descripción criterio-lógica (e.g. por criterios explícitos de inclusión y exclusión, como en el DSM); e implican aspectos etiológicos, pronósticos y de tratamiento. E.g. la fiebre (signo) y la sensación distérmica (síntoma) orientan a un gran número de condiciones médicas que no se nos revelan a través de la experiencia directa.
Fenómeno
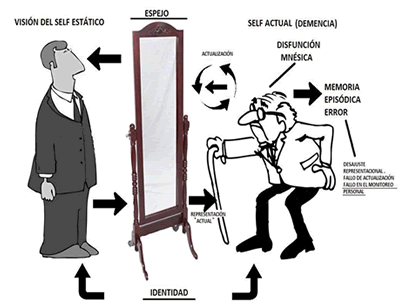
A diferencia de los síntomas, los fenómenos son individuales y personales, pues son inseparables del significado de una vivencia o experiencia para la persona afectada. Para la investigación fenomenológica de la psicopatología, un fenómeno se limita a, en una experiencia vivida, lo que se nos revela por sí mismo, sin ninguna otra presunción teórica. Así la fenomenología pretende ofrecer una descripción directa de nuestra experiencia tal y como es, sin tener en cuenta su origen psicológico y las explicaciones causales , que deben ser provistas por el científico, el historiador o el sociólogo.
La diferencia entre fenómenos y síntomas no siempre es clara/posible/deseable, y de hecho, la misma Psicopatología fenomenológica de Karl Jaspers se centra más en los síntomas que en los fenómenos. De igual manera, actualmente se acusa a la psiquiatría moderna de centrarse en los síntomas y excluir los fenómenos. Probablemente no sea una cuestión de elegir entre fenómeno o síntoma, pues se necesitan ambos. La terminología basada en los síntomas aporta transparencia, criterios generalizables, fiabilidad, y abordajes empíricos. La fenomenología aporta el significado personal por el cual el fenómeno es (en parte) definido.
HANDICAP
Anglicismo admitido por la Real Academia Española (RAE), pero sólo como extranjerismo de obligada escritura en cursiva. Puede traducirse como minusvalía, desventaja, discapacidad (disability, otro anglicismo aceptado por la RAE, en 1992), incapacidad, defecto, según el contexto. Mental handicap (deficiencia mental), mentally handicapped (disminuidos psíquicos, deficientes mentales), physically handicapped (minusválido). Tiene la ventaja de ser ateórico y contextual, pues no comporta una patología. La vejez, la agudeza visual, pero también la inteligencia, la memoria,la atención, etc, podrían ser interpretados de esta forma.
En 1980, la OMS publicó su International Classification of Impairments, Disabilities and Handicaps (ICIDH), cuya traducción al español apareció en 1983 como "Clasificación Internacional de Deficiencias, Discapacidades y Minusvalías (CIDDM). En esta clasificación se establece una clara distinción entre:
- Deficiencia (en inglés Impairment): "toda pérdida o anormalidad de una estructura o función psicológica, fisiológica o anatómica"
- Discapacidad (Disability): "toda restricción -o ausencia- debida a una deficiencia de la capacidad de realizar una actividad de la forma o dentro del margen que se considera normal para el ser humano"
- Minusvalía o desventaja (Handicap): situación desventajosa para un individuo determinado, consecuencia de una deficiencia o una discapacidad, que impide o limita el desempeño de un rol que es normal en su caso -en función de su edad, sexo y factores sociales y culturales-"
De esta manera, no toda deficiencia supone discapacidad, ni toda persona con deficiencia o discapacidad se encuentra en una situación de desventaja que se pueda considerar una minusvalía.

Esta clasificación se sustituyó en mayo de 2001 por la International Classification of Functioning, Disability and Health (ICF), en español Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud (CIF), de gran aceptación en el ámbito especializado de la valoración de minusvalías. En el lenguaje coloquial, en la mayoría de las especilidades médicas, no obstante, sigue siendo frecuente el uso confuso de Déficit, Discapacidad y Minusvalía.